Parut
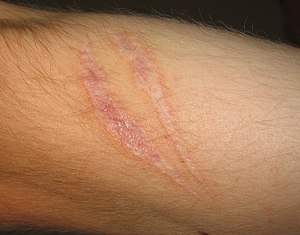
Parut [pa.rut] (Jawi: ڤاروت) ialah hasil daripada proses penyembuhan kulit dan tisu yang umum berlaku selepas kecederaan yang disebabkan oleh trauma, jangkitan atau pembedahan.[1] Parut berpunca daripada proses biologi, pembaikan luka pada kulit, serta organ dan tisu badan yang lain. Oleh itu, parut adalah bahagian semula jadi dari proses penyembuhan.
| Parut ڤاروت Scar | |
|---|---|
 | |
| Pengkhususan | Dermatologi, Pembedahan plastik |
| Punca | Trauma, jangkitan dan pembedahan.[1] |
| sunting | |
Tisu parut terdiri daripada protein yang sama (kolagen) dengan tisu yang digantinya, tetapi kandungan serat protein yang berbeza; dan bukannya pembentukan basketweave secara rawak dari serat kolagen yang terdapat dalam tisu normal, dalam fibrosis pautan silang kolagen dan membentuk jajaran yang jelas dalam satu arah.[2] Jajaran tisu parut kolagen ini, biasanya mempunyai kualiti fungsi yang lebih rendah daripada penjajaran rawak kolagen normal. Contohnya, parut pada kulit kurang tahan terhadap sinaran ultraungu dan kelenjar peluh dan folikel bulu yang tidak tumbuh semula di dalam tisu parut.[3]
Jenis sunting
Semua parut terdiri daripada kolagen yang sama dengan tisu yang telah diganti, tetapi kandungan tisu parut, berbanding dengan tisu biasa adalah berbeza.[2] Tisu parut juga kekurangan elastik tidak seperti tisu yang normal yang mengedarkan elastik serat.[4] Dua jenis yang paling biasa adalah parut hipertrofik dan keloid,[1][5] kedua-duanya mengalami pertumbuhan kolagen yang kaku yang berlebihan sehingga melebarkan tisu dan menyekat pertumbuhan semula tisu baharu.
Parut hipertrofik sunting
Parut hipertrofik atau hipertrofi berlaku apabila tubuh menghasilkan kolagen yang berlebihan,[1] yang menyebabkan parut akan naik di atas kulit dan persekitarannya. Parut hipertrofik berbentuk seperti bahagian bengkak berwarna merah yang timbul pada kulit dan tebal.[1] Biasanya berlaku dalam 4 hingga 8 minggu setelah jangkitan luka.[5]
Parut keloid sunting
Parut keloid adalah bentuk parut yang berlebihan yang lebih serius, kerana ia boleh tumbuh tanpa batasan menjadi neoplasma yang besar.[5] Ianya berbeza dengan parut normal dan parut hipertrofik, keloid berlaku apabila saiz parut yang menebal menjadi semakin besar hingga melepasi kawasan yang luka. Juga, saiznya boleh bertambah jika tidak dirawat dengan segera.[1]
Parut keloid boleh terjadi pada sesiapa sahaja, tetapi paling biasa pada orang berkulit gelap.[6] Biasanya keloid terbentuk apabila berlaku pembedahan, kecederaan kulit seperti tindik, tatu, jerawat dan luka akibat terbakar atau terkena objek tajam seperti pisau dan suntikan.[1][7]
Parut atropik sunting
Parut atropik berbentuk seperti lekukan yang tenggelam pada permukaan kulit, yang mempunyai penampilan yang berlubang. Ini disebabkan apabila struktur asas yang menyokong kulit, seperti lemak atau otot yang hilang. Parut jenis ini sering dikaitkan dengan jerawat,[8][9] penyakit cacar air, penyakit lain (terutamanya jangkitan Staphylococcus), pembedahan, gigitan serangga dan labah-labah tertentu, atau kemalangan. Ia juga boleh disebabkan oleh gangguan tisu penghubung genetik, seperti gejala Ehlers-Danlos.[10]
Parut tanda regangan sunting
Tanda regangan juga salah satu merupakan bentuk parut. Ini disebabkan ketika kulit meregang dengan cepat (misalnya semasa kehamilan,[11] kenaikan berat badan yang ketara, atau pertumbuhan remaja meningkat),[12] atau ketika kulit mengalami ketegangan semasa proses penyembuhan, (biasanya di dekat sendi). Parut jenis ini biasanya bertambah baik selepas beberapa tahun.[11]
Tahap kortikosteroid meningkat terlibat dalam pengembangan tanda regangan.[13]
Patofisiologi sunting
Parut adalah mekanisme pembaikan badan setelah kecederaan pada tisu. Sekiranya luka sembuh dengan cepat dalam masa dua minggu dengan pembentukan kulit baru, kolagen minimum akan disimpan dan tidak ada bekas luka yang akan terbentuk.[14] Apabila matriks ekstrasel merasakan peningkatan tekanan mekanikal, tisu akan mengalami parut, dan parut dapat dibatasi oleh tekanan yang melindungi luka.[15]
Luka dengan ketebalan penuh kecil di bawah 2mm akan menyatukan semula dengan cepat dan sembuh daripada parut. Kelenjar peluh tidak terbentuk pada tisu parut, yang mengganggu pengaturan suhu badan.[16] Serat elastik secara amnya tidak dapat dikesan pada tisu parut yang berusia lebih muda dari 3 bulan.[17]
Rawatan sunting
Rawatan awal dan berkesan dari parut jerawat dapat mencegah jerawat menjadi parut daripada sering terjadi.[18] Setakat 2014[kemas kini] no prescription drugs for the Sehingga tahun 2014, tiada dadah preskripsi untuk rawatan atau pencegahan parut.[19]
Kimia sunting
Pengelupas kimia adalah bahan kimia yang menghancurkan epidermis secara terkawal, menyebabkan pengelupasan dan pengurangan keadaan kulit tertentu, termasuk bekas jerawat.[20] Pelbagai bahan kimia dapat digunakan bergantung pada kedalaman kulit seseorang individu, dan harus berhati-hati semasa digunakan, terutama untuk individu berkulit gelap dan orang-orang yang mudah terkena terhadap pembentukan keloid atau dengan jangkitan aktif.[21]
Suntikan sunting
Suntikan pengisian kolagen dapat digunakan untuk meningkatkan parut atropik ke tahap kulit persekitaran.[22] Risiko berbeza-beza berdasarkan pengisian yang digunakan, dan boleh merangkumi kerosakan dan reaksi alergi.[23]
Suntikan steroid ke dalam tisu parut turut, membantu mengecutkan saluran darah dalam tisu berkenaan dan seterusnya menyebabkan proses pembentukan tisu fibrosis tidak aktif.[1] Rawatan suntikan steroid tidal sesuai kepada beberapa individu seperti ibu yang mengandung.[1]
Radioterapi sunting
Radioterapi dos-rendah, kadang-kadang digunakan untuk mencegah parut keloid dan hipertrofik yang teruk. Ia dianggap berkesan walaupun kekurangan ujian perubatan, tetapi hanya digunakan dalam kes yang teruk kerana risiko kesan sampingan jangka panjang yang dirasakan.[24]
Rujukan sunting
- ^ a b c d e f g h i Hajahfarhana Tarmudi (2 Mac 2015). "Parut tidak hilang sepenuhnya". hmetro.com.my. Harian Metro. Dicapai pada 18 Januari 2021.
- ^ a b Sherratt, Jonathan A. (2010). "Mathematical Modelling of Scar Tissue Formation". Department of Mathematics, Heriot-Watt University. Dicapai pada 20 August 2010.
This is composed of the same main protein (collagen) as normal skin, but with differences in details of composition. Most crucially, the protein fibres in normal tissue have a random (basketweave) appearance, while those in scar tissue have pronounced alignment in a single direction.
- ^ John Kraft; Charles Lynde, MD, FRCPC. "Giving Burns the First, Second and Third Degree - Classification of burns". skincareguide.ca. Dicapai pada 31 January 2012.
Formation of a thick eschar, slow healing (>1month), Obvious scarring, hair loss.
CS1 maint: multiple names: authors list (link) - ^ A. Bernard Ackerman, MD, Almut Böer, MD, Bruce Bennin, MD, Geoffrey J. Gottlieb, MD (January 2005). Histologic Diagnosis of Inflammatory Skin Diseases An Algorithmic Method Based on Pattern Analysis: Embryologic, Histologic, and Anatomic Aspects: Elastic Fibers (dalam bahasa Inggeris) (ed. Third). Ardor Scribendi. m/s. 522. ISBN 9781893357259. Diarkibkan daripada yang asal pada 2018-06-20. Dicapai pada 2021-01-18.CS1 maint: multiple names: authors list (link)
- ^ a b c Gauglitz, Gerd; Korting, Hans (2011). "Hypertrophic Scarring and Keloids: Pathomechanisms and Current and Emerging Treatment Strategies". Molecular Medicine. 17 (1–2): 113–25. doi:10.2119/molmed.2009.00153. PMC 3022978. PMID 20927486.
- ^ Martini, Frederic H. (2006). Fundamentals of Anatomy & Physiology, Seventh Edition, p. 171. Benjamin Cummings, San Francisco.
- ^ "Practical Plastic Surgery for Nonsurgeons - Secondary Wound Closure - Scarring" (PDF). Diarkibkan daripada yang asal (PDF) pada 2016-08-26. Dicapai pada 2017-01-11.
Wounds that are allowed to heal secondarily tend to have larger and more noticeable scars than the scars that results from primary closure. Secondary healing also has a greater tendency for hypertrophic scar/keloid formation. (page 86)
- ^ Goodman GJ (2000). "Postacne scarring: A review of its pathophysiology and treatment". Dermatologic Surgery. 26 (9): 857–871. doi:10.1046/j.1524-4725.2000.99232.x. PMID 10971560. S2CID 25244676.
- ^ Fabbrocini G, Annunziata MC, D'Arco V, De Vita V, Lodi G, Mauriello MC, Pastore F, Monfrecola G (2010). "Acne Scars: Pathogenesis, Classification and Treatment". Dermatology Research and Practice. 2010: 1–13. doi:10.1155/2010/893080. PMC 2958495. PMID 20981308.
- ^ "Clinical manifestations and diagnosis of Ehlers-Danlos syndromes". www.uptodate.com. Dicapai pada 2017-06-15.
- ^ a b Brennan, Miriam; Young, Gavin; Devane, Declan (2012-11-14). "Topical preparations for preventing stretch marks in pregnancy". The Cochrane Database of Systematic Reviews. 11: CD000066. doi:10.1002/14651858.CD000066.pub2. ISSN 1469-493X. PMID 23152199.
- ^ Elsaie ML, Baumann LS, Elsaaiee LT (2009). "Striae Distensae (Stretch Marks) and Different Modalities of Therapy: An Update". Dermatologic Surgery. 35 (4): 563–573. doi:10.1111/j.1524-4725.2009.01094.x. PMID 19400881. S2CID 7887237.
- ^ Hengge UR, Ruzicka T, Schwartz RA, Cork MJ (2006). "Adverse effects of topical glucocorticosteroids". Journal of the American Academy of Dermatology. 54 (1): 1–15. doi:10.1016/j.jaad.2005.01.010. PMID 16384751.
- ^ "POST BURN SCAR RELATIVE TO RE-EPITHELIALIZATION" (PDF). eplasty.com. 2011. Dicapai pada 6 February 2016.
Healing in 2 weeks – minimal to no scar; Healing in 3 weeks – minimal to no scar except in high risk scar formers;Healing in 4 weeks or more – hypertrophic in more than 50% of patients
- ^ Wong, Victor W.; Akaishi, Satoshi; Longaker, Michael T.; Gurtner, Geoffrey C. (2011). "Pushing Back: Wound Mechanotransduction in Repair and Regeneration". Journal of Investigative Dermatology. 131 (11): 2186–2196. doi:10.1038/jid.2011.212. PMID 21776006.
- ^ Fu XB, Sun TZ, Li XK, Sheng ZY (February 2005). "Morphological and distribution characteristics of sweat glands in hypertrophic scar and their possible effects on sweat gland regeneration". Chinese Medical Journal. 118 (3): 186–91. PMID 15740645.
In hypertrophic scar tissue, no sweet gland and hair follicle exist usually because of the dermal and epidermal damage in extensive thermal skin injury, thus impairing regulation of body temperature
- ^ Roten SV1, Bhat S, Bhawan J. (February 1996). "Elastic fibers in scar tissue". J Cutan Pathol. 23 (1): 37–42. doi:10.1111/j.1600-0560.1996.tb00775.x. PMID 8720985. S2CID 37823718.CS1 maint: multiple names: authors list (link)
- ^ "What is a Scar". American Academy of Dermatology. 2011. Diarkibkan daripada yang asal pada 2011-02-12. Dicapai pada 25 August 2011.
Early and effective acne treatment can prevent severe acne and the scarring that often follows
- ^ Ferguson MW, O'Kane S (May 2004). "Scar-free healing: from embryonic mechanisms to adult therapeutic intervention". Philos. Trans. R. Soc. Lond. B Biol. Sci. 359 (1445): 839–50. doi:10.1098/rstb.2004.1475. PMC 1693363. PMID 15293811.
- ^ Khunger N (January 2008). "Standard guidelines of care for acne surgery". Indian Journal of Dermatology, Venereology and Leprology. 74 Suppl: S28–36. PMID 18688101.
- ^ Khunger N (January 2008). "Standard guidelines of care for chemical peels". Indian Journal of Dermatology, Venereology and Leprology. 74 Suppl: S5–12. PMID 18688104.
- ^ Cooper JS, Lee BT (December 2009). "Treatment of facial scarring: lasers, filler, and nonoperative techniques". Facial Plastic Surgery. 25 (5): 311–5. doi:10.1055/s-0029-1243079. PMID 20024872.
- ^ Lemperle G, Rullan PP, Gauthier-Hazan N (September 2006). "Avoiding and treating dermal filler complications". Plastic and Reconstructive Surgery. 118 (3 Suppl): 92S–107S. doi:10.1097/01.prs.0000234672.69287.77. PMID 16936549. S2CID 32471639.
- ^ Ogawa R, Yoshitatsu S, Yoshida K, Miyashita T (October 2009). "Is radiation therapy for keloids acceptable? The risk of radiation-induced carcinogenesis". Plastic and Reconstructive Surgery. 124 (4): 1196–201. doi:10.1097/PRS.0b013e3181b5a3ae. PMID 19935303. S2CID 25294698.
Pautan luar sunting
- Kategori berkenaan Parut di Wikimedia Commons
- WebMd.com: Skin Scars Directory
- American Academy of Dermatology: What is a scar?
- Parut di MyHealth
